新型コロナウイルス感染症に翻弄されているこの2年間、日本ではデジタル化の遅れが浮き彫りになりました。医療体制に関しても、たとえば新規感染者数や空床数の把握がいまだに電話とファックスで行われていることが象徴的に語られているとおり、デジタル化は遅れています。一方で、コロナ禍は、デジタル技術を活用した遠隔診療/遠隔診療支援が進んだ2年間でもありました。
このような日本の医療におけるデジタル化の課題をテーマとしたウェブセミナーが、10月11日に開催されました(『新型コロナウイルスの経験と医療DXの可能性』 主催:フューチャー㈱)。今回は、そのウェブセミナーでの山岡浩巳・元日本銀行局長と私の発言の一部を紹介します。
* * *
フューチャー㈱取締役、フューチャー経済・金融研究所長。1986年東京大学法学部卒。1990年カリフォルニア大学バークレー校法律学大学院卒(LL.M)。米国ニューヨーク州弁護士。国際通貨基金日本理事代理(2007年)、バーゼル銀行監督委員会委員(2012年)、日本銀行金融市場局長(2013年)、同・決済機構局長(2015年)などを経て現職。現在ヒューモニーにて、『ポストコロナのIT・未来予想図 ~日本がDXを進めるべき本当の理由』を連載中。
山岡 コロナ禍は、医療についてさまざまな課題を考えさせるものでした。そのひとつとして、サイエンス・テクノロジーの重要性が大きくクローズアップされました。
たとえば、手を洗うことが重要であるという認識が今まで以上に広まったわけですけれども、もともとこの手洗いの重要性が意識されたのはじつはそんなに古い話ではなく、19世紀の後半からです。ゼンメルワイスという医師が、産科医が手を消毒することによって産婦の死亡率が有意に低くなったというデータを裏付けとして、手洗いの重要性を世界に広めました。科学的なデータの分析が、医療環境の改善に大きく貢献したという事実があるわけです。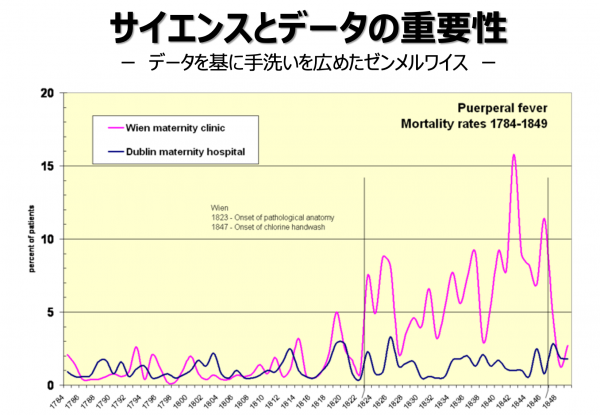 この2年間の特徴として、医療を巡るデータに全世界が注目したことがあげられると思います。たとえば、世界各国の新規感染者数を示すジョンズホプキンス大学のデータはテレビなどでも頻繁に取り上げられました。医療従事者に限らず、誰もが医療をデータやサイエンス・テクノロジーを介して捉えるようになった。これは世界の大きな変化ではないかと感じています。
この2年間の特徴として、医療を巡るデータに全世界が注目したことがあげられると思います。たとえば、世界各国の新規感染者数を示すジョンズホプキンス大学のデータはテレビなどでも頻繁に取り上げられました。医療従事者に限らず、誰もが医療をデータやサイエンス・テクノロジーを介して捉えるようになった。これは世界の大きな変化ではないかと感じています。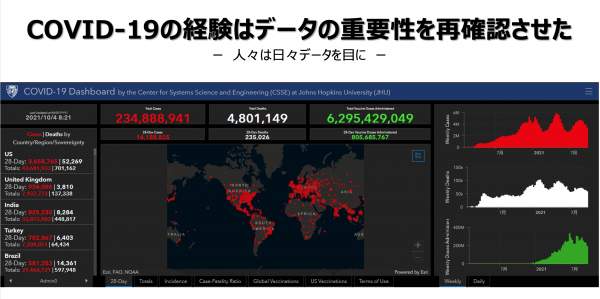 また、ワクチンが過去に例がないほど速いスピードで開発されたのも、その大きな要因として、2020年1月の段階ですでに新型コロナウイルスの塩基配列が解明され、世界中で共有されたことがあげられます。データ、サイエンス・テクノロジーというものが、医療にとっていかに重要であるかが証明されたのではないでしょうか。
また、ワクチンが過去に例がないほど速いスピードで開発されたのも、その大きな要因として、2020年1月の段階ですでに新型コロナウイルスの塩基配列が解明され、世界中で共有されたことがあげられます。データ、サイエンス・テクノロジーというものが、医療にとっていかに重要であるかが証明されたのではないでしょうか。
一方で、マネジメントの問題も突き付けられました。ひとつは、限られた医療資源をどのように有効活用するかというリソースマネジメントの問題です。そもそも、日本の厳しい財政状況下で、なおかつ国民医療費が年々拡大している中で、世の中のリソースをすべて医療につぎ込むことはできません。同時に、限られた医療資源の中からコロナにどれだけ割り当てるのが最適解なのかという問題もあります。また、マネジメントを広くとらえれば、経済活動や教育活動といった社会的な諸活動と医療をどう両立させていくのかも問われ続けました。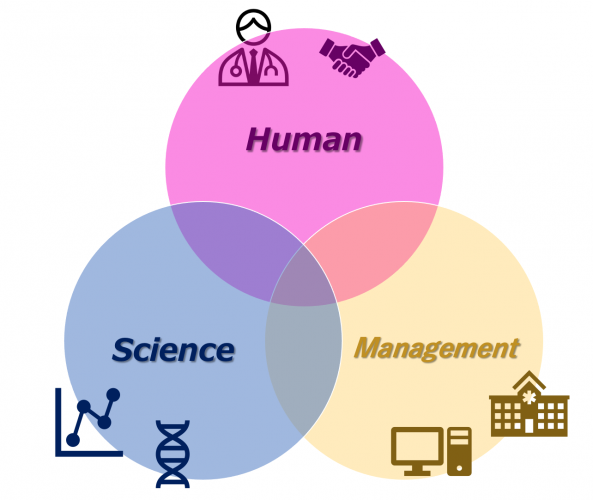 ポストコロナの世の中でも、こういったサイエンス・テクノロジーの要素、マネジメントの要素はますます大きくなるでしょうし、できるだけ多くの人にできるだけ健康な状態で長生きしていただくという医療の本質=ヒューマンの要素と合わせて、包括的に考えていかなければならないと思います。
ポストコロナの世の中でも、こういったサイエンス・テクノロジーの要素、マネジメントの要素はますます大きくなるでしょうし、できるだけ多くの人にできるだけ健康な状態で長生きしていただくという医療の本質=ヒューマンの要素と合わせて、包括的に考えていかなければならないと思います。
そこで、これまで以上に重要になってくるのが医療のDX(デジタル・トランスフォーメーション)ではないかと考えます。讃井先生の目から見て、デジタル技術を応用していく有望な分野にはどのようなものがあるのでしょうか? また、医療現場でDXを進めていく上で何か障害にあるとしたら、それはどういったものなのでしょうか?
讃井 たとえば、デジタル技術によるDtoD(医師/医師間)の連携の深化を期待しています。具体的に言いますと、埼玉県ではこの7月からtele-ICU(遠隔集中治療支援システム 第4回、第67回、第68回参照)による病病連携(病院間の連携)を始めました。複数の病院の集中治療室をインターネットでつなぎ、拠点病院がモニタリングと適切な助言を行うことで、1床でも多く重症病床を確保し、かつ医療の質を維持しようという試みです。

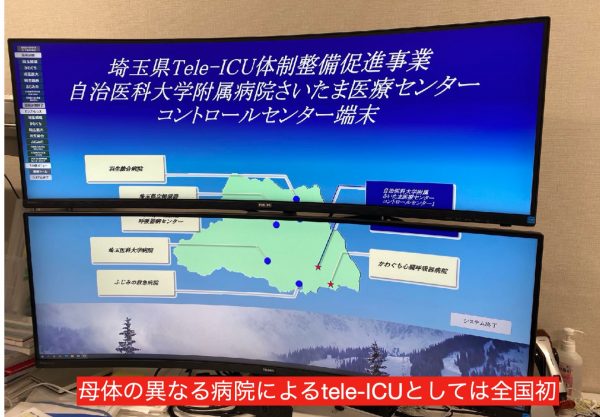 このtele-ICUでは、患者さんのリアルタイムの映像情報に加えて、電子カルテの情報も映像で共有しています。電子カルテについては、理想的には映像情報ではなく、データに直接アクセスできえるほうが望ましいのですが、費用的な問題、そして異なる病院間の医療情報共有の敷居がまだまだ高いという問題もあり、映像情報による共有という形を取りました。したがって、私が支援先病院の電子カルテを自由に見ることはできません。先方の医師に、「この患者さんの電子カルテを見せてください」とか、「CT画像を見せてください」と依頼する必要があります。ただ、このような繋ぎ方ですと、たとえば夜中の1時に気になることがあってアクセスしようと思っても、「こんな細かいことで先方の先生を起こしたら申し訳ない」というような心理的な障壁がどうしても生まれてしまいます。ですから、やはりこちらから随意に情報を取れるようなシステムができたらいいと思っています。
このtele-ICUでは、患者さんのリアルタイムの映像情報に加えて、電子カルテの情報も映像で共有しています。電子カルテについては、理想的には映像情報ではなく、データに直接アクセスできえるほうが望ましいのですが、費用的な問題、そして異なる病院間の医療情報共有の敷居がまだまだ高いという問題もあり、映像情報による共有という形を取りました。したがって、私が支援先病院の電子カルテを自由に見ることはできません。先方の医師に、「この患者さんの電子カルテを見せてください」とか、「CT画像を見せてください」と依頼する必要があります。ただ、このような繋ぎ方ですと、たとえば夜中の1時に気になることがあってアクセスしようと思っても、「こんな細かいことで先方の先生を起こしたら申し訳ない」というような心理的な障壁がどうしても生まれてしまいます。ですから、やはりこちらから随意に情報を取れるようなシステムができたらいいと思っています。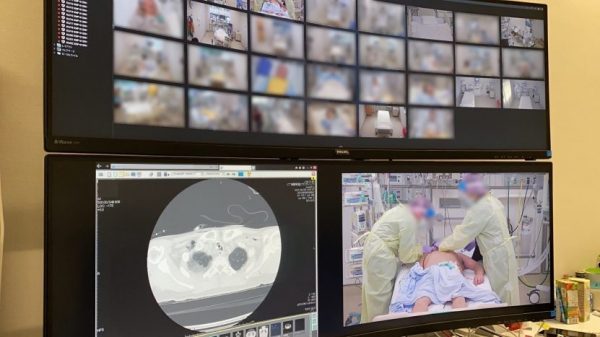 それに対してもっとも大きな壁となっているのは、医療従事者のマインドセットなのではないかと感じています。「医師間・診療科間でお互いの診療には口を出さないという暗黙のルール、医療情報の共有への抵抗感、ネットワークを介して他病院の医師とリアルタイムにディスカッションするという未知の体験に対する心理的な抵抗」といった旧態依然としたマインドセットを変えていかない限り、現場にとって真に有効なデジタル化は難しいでしょう。
それに対してもっとも大きな壁となっているのは、医療従事者のマインドセットなのではないかと感じています。「医師間・診療科間でお互いの診療には口を出さないという暗黙のルール、医療情報の共有への抵抗感、ネットワークを介して他病院の医師とリアルタイムにディスカッションするという未知の体験に対する心理的な抵抗」といった旧態依然としたマインドセットを変えていかない限り、現場にとって真に有効なデジタル化は難しいでしょう。
山岡 電子カルテについてはいかがでしょうか? 「操作が難しい」、「連携が進まない」といった話をよく聞くのですが、どのように改善していけばいいのでしょうか?
讃井 テクニカルな問題として、ベンダーごとに電子カルテの仕様が大きく異なる点があげられます。しかも、各病院でそれぞれ現場が使いやすいようにカスタマイズしているので、百人百様の状態です。病院ごとに異なるので医療連携が非常にやりにくいですし、研究面でデータベース化する際にも大きなハードルになってしまいます。もちろん今すぐに共通化することはできないと思いますが、それぞれの電子カルテからデータを抽出して共通のプラットフォームに乗せられるようなものがほしいですね。
この電子カルテが象徴するように、今後の医療のデジタル化においてキーワードになるのは、「連携」だと思います。 院内を見てみれば、各診療科のシステムの連携は完全にシームレスとは言えないものの少しずつ改善してきています。しかし、コロナ対応で病病連携を進めるにあたって痛感したのは、システムの違いによって医療協力が非常にやりにくいということでした。また、新型コロナ患者の入院に関して、埼玉県内の調整本部では電話とファックスで調整していました。空床数、必要なベッド数、患者さんの重症度の変化とそれをもとにした予測などを正確かつリアルタイムに把握して入院調整を行う――つまり県内の病病連携を確立するためには、システムの構築とデータの活用が必須でしょう。
院内を見てみれば、各診療科のシステムの連携は完全にシームレスとは言えないものの少しずつ改善してきています。しかし、コロナ対応で病病連携を進めるにあたって痛感したのは、システムの違いによって医療協力が非常にやりにくいということでした。また、新型コロナ患者の入院に関して、埼玉県内の調整本部では電話とファックスで調整していました。空床数、必要なベッド数、患者さんの重症度の変化とそれをもとにした予測などを正確かつリアルタイムに把握して入院調整を行う――つまり県内の病病連携を確立するためには、システムの構築とデータの活用が必須でしょう。 その連携のためには、医療者自身の意識改革、そして顔の見える関係を築く必要があると思います。テクノロジーの進化を促すのは、逆説的ですがアナログな人間側の変化なのだと強く感じています。
その連携のためには、医療者自身の意識改革、そして顔の見える関係を築く必要があると思います。テクノロジーの進化を促すのは、逆説的ですがアナログな人間側の変化なのだと強く感じています。
山岡 その連携は、医師や病院だけで終わる議論ではないでしょう。「天寿を全うしたい、なるべく健康に生きたい」という希望を叶えるための努力は、医師だけがやるとことではないからです。新型コロナウイルスに立ち向かったように、社会を構成する全員で何とかしようという連携を通じた取り組みが必要になっていくのではないでしょうか。
そのためには、このコロナ禍で得たインスティテューショナル・メモリー(制度的記憶:集団が保持している知識や経験)を残し、伝え、使っていくことが重要になると思います。たとえば埼玉県で進んだtele-ICUのように、努力して良くなった部分というのは相当あるはずですから、そういったものを伝えて、これからの医療をさらに良いものにしていく取り組みが必要だろうと感じます。
そして、こういった連携には、やはりDXが大きく関わっていくことになるでしょう。デジタル技術を使って、多くの医療課題を改善・解決できるのではないかと思います。
(10月11 日ウェブセミナー開催、10月17日一部口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授、山岡氏個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第70回は11月1日掲載予定です。



