新型コロナウイルス感染症の感染者数が過去最多となった第5波では、病床の不足が深刻な問題となりました。重症病床についても、重症患者数が過去最多となったことで逼迫。埼玉県ではピーク時には重症の空き病床がほぼなくなり、中等症病院に入院している患者が重症化しても転院調整が困難になるという事態が一時的に起こりました。
中等症病床を重症病床に転用するなど、重症病床確保は継続的に行われています。実際、当初(昨年7月19日まで)60床だった重症病床は、現在(今年9月7日以降)236床と4倍に増えました。しかし、増床は簡単ではありません。その大きな要因になっているのが、重症患者を診療できる専門家(集中治療医、集中治療看護師など)の不足です。専門家は短期間で育成できないため、どうしてもボトルネックになってしまうのです。
このような状況の中、1床でも多く重症病床を確保し、かつ医療の質を維持するために、埼玉県ではさまざまな取り組みを行っています。
そのひとつが、tele-ICU(遠隔集中治療支援システム)による病病連携(病院間の連携)です。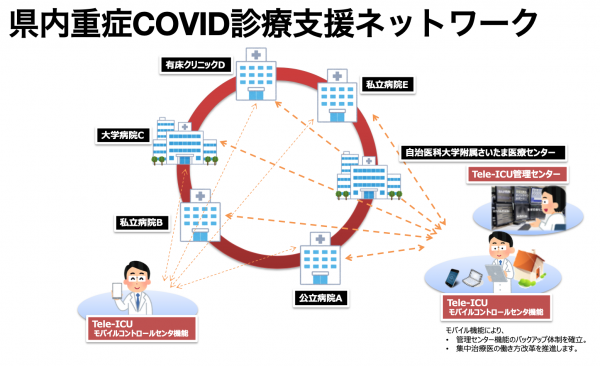 遠隔診療(リモート診療)には、DtoP(医師=Doctor/患者=Patient間)とDtoD(医師/医師間)がありますが、tele-ICUは後者で、複数の病院の集中治療室をインターネットでつなぎ、拠点病院がモニタリングと適切な助言を行うというものです(第4回参照)。
遠隔診療(リモート診療)には、DtoP(医師=Doctor/患者=Patient間)とDtoD(医師/医師間)がありますが、tele-ICUは後者で、複数の病院の集中治療室をインターネットでつなぎ、拠点病院がモニタリングと適切な助言を行うというものです(第4回参照)。
具体的には、離れた病院のICU患者の心電図、呼吸数、心拍数、酸素飽和度、血圧、検査所見、放射線画像、カルテ情報などに加えて、リアルタイムの患者映像やモニター映像を拠点病院に送り、各病院のスタッフと拠点病院スタッフ間で情報を共有しながら拠点病院による診療支援が行われます。その中には、医師だけでなく、質の高い集中治療に不可欠な看護師をはじめとする医療従事者間の診療支援も含まれます。さらに、毎日のICU回診で使用できるだけでなく、急変時の診療支援にも使用できます。 つまり、集中治療医をはじめとする専門家が絶対的に不足している中で、現在ある人的・物的資源を最大限有効活用して新型コロナ感染症に立ち向かおうという発想で、埼玉県ではtele-ICUを構築したのです。
つまり、集中治療医をはじめとする専門家が絶対的に不足している中で、現在ある人的・物的資源を最大限有効活用して新型コロナ感染症に立ち向かおうという発想で、埼玉県ではtele-ICUを構築したのです。
ただし、泥縄式に始まった取り組みではありません。tele-ICUについて、私はコロナ以前からその必要性を感じ、試行錯誤を重ねていました。では、なぜtele-ICUが必要なのでしょうか?
日進月歩する医療において、この数十年、世界的に医療の分化・専門化がますます進んでいます。医薬・手術・検査など診療の内容がすさまじい勢いで進歩する中で、専門医が自分の専門の診療に特化している/せざるをえないというのが現在です。ところが、このように専門診療に特化した専門医が増えると、一方で全体を専門的に診るようなジェネラリストの存在も望まれるようになります。こうして生まれたのが、総合診療医や集中治療医などのジェネラリストです。
この中で、集中治療医は、外科・内科などを問わずさまざまな専門診療科に由来する重症患者を診療する専門家です。かつて、重症患者はそれぞれの専門診療科の医師が診ていました。しかし、現在は、重症診療もすさまじい勢いで進歩していますので、他科の医師が最新の治療をキャッチアップすることは困難になっています。重症患者は重症治療の専門家たる集中治療医が診るのが世界的な流れになっているのです。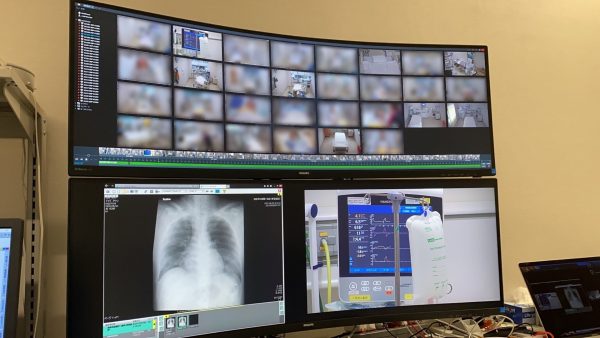 とはいえ、集中治療医の数はまだまだ足りません。これは日本だけでなくアメリカを含む海外でも同様です。そこで、少ない集中治療医を有効活用するために、遠隔診療サポートが導入されるようになりました。2000年代以降にアメリカで始まり、その後ヨーロッパやオーストラリアでもある程度行うようになって、日本でもその必要性が認識されるようになってきました。
とはいえ、集中治療医の数はまだまだ足りません。これは日本だけでなくアメリカを含む海外でも同様です。そこで、少ない集中治療医を有効活用するために、遠隔診療サポートが導入されるようになりました。2000年代以降にアメリカで始まり、その後ヨーロッパやオーストラリアでもある程度行うようになって、日本でもその必要性が認識されるようになってきました。
日本における嚆矢は、2013年に自治医科大学が構築したtele-ICUでした。自治医科大学附属さいたま医療センターに着任した私は、先進的な通信事業に対して総務省から研究費を出してもらい、tele-ICUのプロトタイプを作りました。
 けれども大成功とはいきませんでした。理由はいくつか考えられます。ひとつは、インターネット回線の細さ(通信速度の遅さ)により画像の更新速度が遅かったというテクニカルな面。そして何より、県内で参加してくださる病院がなかったことが大きな壁となりました。地域内の病院をtele-ICUで結ぶという理想像を描いていたのですが、大学の医局中心に関連病院の繋がりを重視するという従来の“医局制度“の文化があるため、医局を越えた地域の病院の連携は広がらなかったのです。実際に運用してみてtele-ICUの有用性・将来性を確信することはできたものの、この時は院外からモバイルデバイスを使って自施設診療を支援するにとどまりました。
けれども大成功とはいきませんでした。理由はいくつか考えられます。ひとつは、インターネット回線の細さ(通信速度の遅さ)により画像の更新速度が遅かったというテクニカルな面。そして何より、県内で参加してくださる病院がなかったことが大きな壁となりました。地域内の病院をtele-ICUで結ぶという理想像を描いていたのですが、大学の医局中心に関連病院の繋がりを重視するという従来の“医局制度“の文化があるため、医局を越えた地域の病院の連携は広がらなかったのです。実際に運用してみてtele-ICUの有用性・将来性を確信することはできたものの、この時は院外からモバイルデバイスを使って自施設診療を支援するにとどまりました。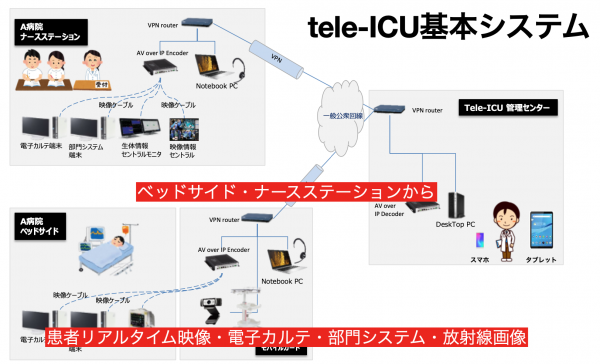 次に国内でtele-ICUに乗り出したのは昭和大学でした。2017年、日本貿易振興機構(JETRO)の支援事業に基づき、eICUというシステムを構築・稼働しました。
次に国内でtele-ICUに乗り出したのは昭和大学でした。2017年、日本貿易振興機構(JETRO)の支援事業に基づき、eICUというシステムを構築・稼働しました。
2019年には、厚生労働省の「tele-ICU体制整備促進事業」により、横浜市立大学と千葉大学でtele-ICUが整備されました。この背景には、医師の働き方改革を進めるというというテーマがありました。たとえば、集中治療医のいない病院では、術後管理(手術後の患者の状態管理)も外科医が病院に泊まってやっています。それによって時間外労働は増えますし、過労によって手術の質も担保できなくなります。また、結果的に外科医の成り手も減ってしまいます。こうした状況を、「医師は、昼夜問わず、患者への対応を求められうる仕事であり、特に、20代、30代の若い医師を中心に、他職種と比較しても抜きん出た長時間労働の実態にある。」と問題視した厚労省が、tele-ICUに着目したのです。
さらに、民間企業(2016年に設立された㈱T-ICU)による遠隔集中治療診療サポートも始まっています。
tele-lCUが普及しているアメリカでは、およそ250病院が導入し、年間で約30万人以上の患者がその恩恵を受けていると言われています。日本では、導入事例は少ないものの、ここまで述べてきた通り少しずつ各地で芽が出始めていました。そこで起こったのが新型コロナ感染症のパンデミックでした。
アメリカでは、ハイテク機器を使ったDtoPの遠隔診療について、「COVID-19の副産物として、以前のペースだと少なくとも5年かかったであろう飛躍が、この1年間で見られた」と言われているそうです(第44回参照)。それと同じことが日本のtele-ICUについても言えるかもしれません。できない理由を挙げて進まなかったことにチャレンジしなければ、このパンデミックは乗り越えられない――そんな共通認識が医療の世界でも生まれたからだと思います。
埼玉県では、系列のまったく異なる6つの病院間でtele-lCUを構築し、運用が始まりました。たとえるなら、イオンとイトーヨーカドー、イズミヤなどが提携したようなもので、手前味噌になりますが非常に画期的な取り組みです。では、具体的にどのように運用しているのでしょうか。今後の展望・課題とともに、次回お話ししたいと思います。
(9月23 日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第68回は10月4日掲載予定です。


