「いまの日本は“2週間前のニューヨーク”かもしれない」
3月下旬、新型コロナウイルス感染症拡大の危機にあった日本では、そんな報道がありました。結果的に、日本では感染爆発は起こらず、医療崩壊もなんとか免れました。それに対して、ニューヨーク州では39万人以上が感染し、3万1000もの命が奪われました(6月25日時点)。
いったいニューヨークでは何が起こっていたのでしょうか? 現地のICUで200名以上の新型コロナ感染症患者を診た、マウント・サイナイ病院麻酔科・集中治療部准教授の野本功一先生にお話を伺いました。
現地のICUで200名以上の新型コロナ感染症患者を診た、マウント・サイナイ病院麻酔科・集中治療部准教授の野本功一先生にお話を伺いました。
野本功一
1997年、筑波大学医学専門学群卒業。自治医科大学附属さいたま医療センター麻酔科・集中治療部、昭和大学横浜市北部病院麻酔科などを経て、現在、マウント・サイナイ医科大学集中治療科・麻酔科准教授。
* * *
野本 私が勤務するマウント・サイナイ病院は、セントラルパークの真横にあります。病床数は1134。ベスト病院ランキングで14位に入るなど、全米でも有数の病院です。 ニューヨーク州では3月中旬から感染者数、死亡者数が急激に上昇し、4月上旬から中旬にかけてピークとなりました。ピーク時には1日1万人以上が新たに感染し、死亡者数が1日1000人を超えた日もありました。
ニューヨーク州では3月中旬から感染者数、死亡者数が急激に上昇し、4月上旬から中旬にかけてピークとなりました。ピーク時には1日1万人以上が新たに感染し、死亡者数が1日1000人を超えた日もありました。
当院でも、ピーク時には新型コロナ感染症患者が750人入院していました。1100床強のうち、60数%の病床が新型コロナ感染症の患者で占められたわけです。
そういうひどい状況の中、当院ではさまざまな緊急対応をとりました。
まず病棟やICUの増設。ニューヨーク州知事から州内の各病院に対して、病床数を50~100%増設するよう要請があったのですが、当院ではメインロビーにテントを設営して仮病棟にするといった対応までしました。
それでも新型コロナ感染症用の病床が足りなくなった4月には、キリスト教の非営利団体が当院と提携して、当院の目の前のセントラルパークに仮設テントを建ててくれました。そこでは、軽症、中等症だけでなくICUに準じた管理も行われ、当院で空きベッドが出来次第、その仮設テントから患者を移動するといった運用を行いました。
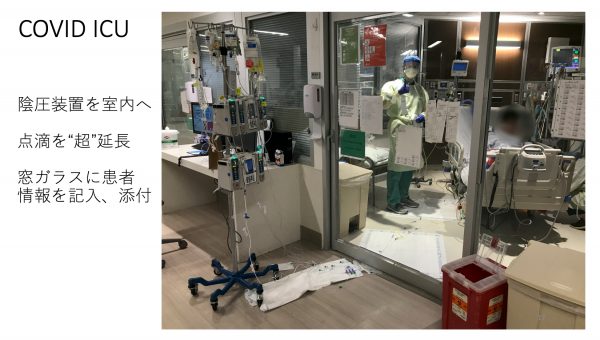
院内では、病室を改造して大量の陰圧室を作りました。病室内に陰圧装置を設置して窓に開けた穴にホースを通し、室内の空気を外に出すという仕組みを急遽作ったのです。

 また、点滴などのチューブを延長して、点滴装置をICUの外に出すという工夫もしました。ICUへの出入りの回数を減らせば、スタッフがウイルスに暴露する機会が減るからです。
また、点滴などのチューブを延長して、点滴装置をICUの外に出すという工夫もしました。ICUへの出入りの回数を減らせば、スタッフがウイルスに暴露する機会が減るからです。
 1日あたりの、人工呼吸器の最大稼働数は約160台。その中には、手術室から仮設ICUに移して使った麻酔器も含みます。また、一時的には2人に1つの人工呼吸器を使用したこともありました。
1日あたりの、人工呼吸器の最大稼働数は約160台。その中には、手術室から仮設ICUに移して使った麻酔器も含みます。また、一時的には2人に1つの人工呼吸器を使用したこともありました。
もちろん一般外来は早期に閉鎖して、定期の予定手術はすべてキャンセルされました。一方で、外来患者に対し、遠隔で相談できるシステムが急遽導入されました。
そして、内科、外科、小児科などの医療従事者も総動員して、全員で新型コロナ感染症に対応するという体制がとられました。
さらに、政府と州が全米に応援要請してくれたため、ICUの経験のある医師や看護師をはじめさまざまな職種の医療従事者が、ニューヨーク州で働く仮免許を緊急で交付されて駆け付けてくれました。
讃井 医療リソースは不足しなかったのですか?
野本 薬剤は代替薬がありましたし、人工呼吸器も緊急で購入し、最後は前述のように麻酔器を流用することで間に合いました。PPE(個人防護具)に関しても、最初は使い捨てにしていたN95マスクやフェイスシールドが途中から足りなくなってきたので、これらをすべて回収。除染して再利用してしのぎました。このように、人もリソースも綱渡りではありましたが、当院ではぎりぎりのところで医療崩壊を免れたといえます。
とはいえ大変な状況だったのはたしかです。新型コロナ感染症患者が退院するたびに、ビートルズの「Here Comes the Sun」が院内放送で流れました。「It’s all right」というフレーズを、「ああ、私たちがやってきたことの結果だ。またひとり退院できたんだ」とかみしめながら聞きました。
職員の意欲向上という点では、当院では、週3回、カフェテリアで朝食が無料で提供されました。市内の一般企業からの食糧支援もすごくて、食料がボランティアの手でどんどん運ばれてきました。2か月以上自腹で昼食・夕食を食べる必要がありませんでした。
玄関の前の路面には、「サンキュー・ヘルスケア・ヒーローズ」とかスーパーマンのマークとかがチョークで書かれていました。おそらく、面会できない患者さんの家族、あるいは近隣住民の方が書いてくれたのだと思いますが、帰り際にそれを見ると疲れた心が和みました。 讃井 治療に当たって気になったことはありますか?
讃井 治療に当たって気になったことはありますか?
野本 当院では、系列の病院も含めて共通の治療ガイドラインを導入していたのですが、一時は毎日のようにこれが更新されていました。昨日、「Aはダメ」といっていたのが、今日になったら「Aがいい」というようにひっくり返ることが頻繁に起こっていました。実際に現場にいる者としては、新型コロナ感染症に対してどの薬が効いているのかまったくわからないという状況でした。
また、若い人が脳梗塞になるなど、ちょっと信じられないようなさまざまな症状を目のあたりにしました。
讃井 怖い病気ですよね。医療従事者の中で大事にいたったケースはありませんでしたか?
野本 じつは私、5月下旬に受けた血液検査で、抗体が弱陽性と出たんです。ほとんど無症状だったので逆に驚いたんですけど、振り返って考えると、おそらく感染爆発する直前の3月中旬に患者さんから暴露されたのではないかと思います。
当院の職員ではないですけれど、亡くなった医療従事者も少なくないですね。系列の病院の50代のプロフェッサーですとか、20代の看護師ですとか…。そういった意味でも、壮絶な現場でした。
讃井 日本も含め東アジアでは比較的感染が抑えられている点が注目されていますが、多民族が暮らすニューヨークで人種間の差を感じることはありましたか?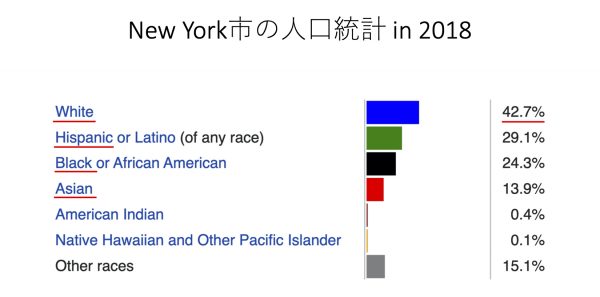 野本 2018年のニューヨーク市の人口統計では、白人が43%、ラテン系が29%、黒人が24%、アジア系が14%です。ところが、新型コロナ感染症では、逆にラテン系と黒人の死亡率が白人の2倍となっています。
野本 2018年のニューヨーク市の人口統計では、白人が43%、ラテン系が29%、黒人が24%、アジア系が14%です。ところが、新型コロナ感染症では、逆にラテン系と黒人の死亡率が白人の2倍となっています。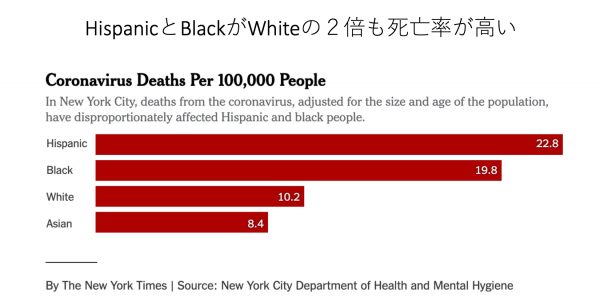 讃井 遺伝学的な人種の差なのか、文化的な差なのか、それとも医療へのアクセスの差が出てしまっているのか…。
讃井 遺伝学的な人種の差なのか、文化的な差なのか、それとも医療へのアクセスの差が出てしまっているのか…。
野本 アメリカ社会の負の側面が如実に反映されているとは思います。
今まさに「Black Lives Matter」が問題になっていますが、アメリカの現実として黒人やラテン系は所得水準の低い人が多いです。医療保険に未加入で病院に行けない人もたくさんいます。あるいは、病院に行くと不法滞在がバレるから行かないという人も多いと聞きます。
また、狭い家に大家族で住んでいるケースも多いです。そうなると三密ですよね。家庭内で感染するリスクが高まります。
さらに、言葉の壁があり、テレビを買うお金すらなくてテレビを見ない人もいて、情報格差が生じています。市長や州政府が、テレビ番組で「ソーシャルディスタンス」や「マスク着用」をいくら訴えても、そういったコミュニティーには届きにくいのです。
このようなさまざまな理由で感染が広がり、しかも病院に来るのが遅くなって重症化し、手遅れになってしまったケースが多かったのではないかと思います。
讃井 マスクについてはどうですか。3月に感染が急激に拡大した時、ニューヨークでもマスク着用の習慣は広がりましたか?
野本 ご存知かもしれませんが、アメリカやヨーロッパの人は口元が見えないのは気持ち悪いと思うみたいで、マスクをしないんですよね。ビフォー・コロナからマスクをしていた日本とは大違いです。
ですから、州政府や市が、「マスクは必要だ。地下鉄に乗るときはマスクをしなければならない」と言ってはじめてマスクをするようになりました。実際に普及したのは4月になってからで、時すでに遅しという状況でした。
讃井 現在はどのような状況なのでしょうか?
野本 4月中旬に峠を越えて、5月、6月は感染者数も死亡者数も右肩下がりで下がっています。5月中に仮設・増設のICUを閉鎖して、6月には外来や予定手術を再開しました。病院はどんどん通常業務に戻っています。私自身、5月下旬からICUで新規の新型コロナ感染症患者を診ていません。
ところが、ここへきてアメリカの30州ぐらいで新規感染者が急増しています。カリフォルニア州、テキサス州、フロリダ州などでは、ものすごい増え方です。ニューヨーク州は今のところ大丈夫ですが、市民の生活が元に戻ったことで第2波が来るおそれがあり、非常に心配しているところです。
* * *
最後の野本先生の心配は、私が今感じているものと同じです。最近の状況を見ると、日本とくに首都圏もひとごとではありません。「いまの日本は“2週間前のアメリカ”」とならないようにしなければなりません。
じつは同じニューヨーク市の中でも、地域によって感染者数に大きな差があります。野本先生が勤務するマウント・サイナイ病院のあるマンハッタンは相対的に感染者数が少なく、ブロンクスやクイーンズといった周辺地域は多かったという統計があります。
次回は、クイーンズの病院の医療支援にボランティアで参加した淵田幹太先生に生々しい医療崩壊の実態を伺いたいと思います。
(6月26日、集中治療のウェブ勉強会「MERIT(Multicenter Education for Residents in InTensive care)」にて収録。構成・文/鍋田吉郎)
※ここに記す内容は所属病院・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第8回「医療ボランティアが見たニューヨークの医療崩壊」(7月13日掲載予定)


