5月16日から、新たに北海道、岡山県、広島県にも緊急事態宣言が発出され、まん延防止等重点措置実施区域に群馬県、石川県、熊本県が加わりました。全国的に変異ウイルスが広がったこの厳しい状況で、ますます期待されているのがワクチンです。
ワクチンについて本連載では、アメリカで治験に携わっている紙谷聡先生(第36回、第37回)と抗体解析に携わる小出昌平ニューヨーク大学教授(第38回)に、おもにmRNAワクチンの原理、有効性、安全性、なぜ驚異的なスピードで開発しえたのかなどを伺いました。ひとことでまとめれば、mRNAワクチンは長年の科学的知見の積み重ねによって得られた画期的な予防薬だといえます。
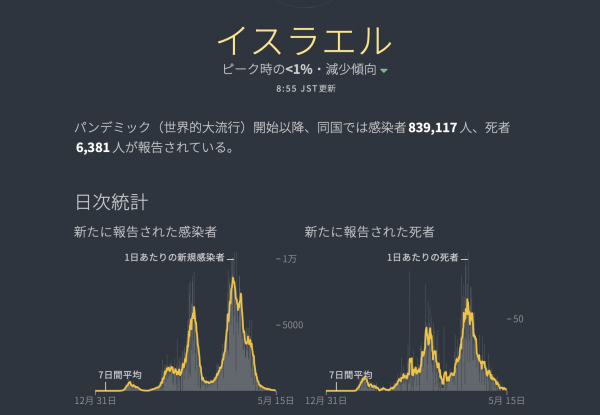
実際、人口(約900万人)の6割近くが2回の接種を完了したイスラエルでは、1日あたりの新規感染者数が38人、死亡者数が1人とほぼ収束しています(5月13日時点の7日間移動平均。1月のピーク時には、それぞれ8624人、65人)。
また、横浜市立大学が先日発表した研究結果によれば、ファイザー製ワクチンを2回接種した人の9割以上がすべての変異ウイルスに対して中和抗体を産生していました。医学雑誌『ニューイングランド・ジャーナル・オブ・メディシン』に発表された論文では、ファイザー製ワクチンは、イギリス型・ブラジル型に対しては従来型に対する効果とほぼ変わらず、南アフリカ型に対してはやや効果は低下するものの十分だったとしています。
このようなポジティブな結果が出ているからこそ、なおさら日本のワクチン接種の遅さが問題となっています。5月14日時点で人口100人あたりの累計接種回数は4.4(イスラエル116.3、イギリス82.1、アメリカ79.7)、2回接種完了人数は1.24(イスラエル56.23、イギリス28.33、アメリカ35.78)で、世界レベルで見て遅いのは間違いありません(出典は日本経済新聞社)。
これだけ差がついたのは、端的に言えば、接種開始が遅かったからでしょう(日本2月17日、イスラエル12月20日、イギリス12月8日、アメリカ12月14日)。世界的なワクチンの争奪戦が起こった中で確保が遅れ、承認にも時間がかかったのが原因です。
その背景には、いくつもの深刻な問題が重層的に重なっています。第一に、もともと日本では国民の間に「ワクチン忌避」の傾向が根強くあること。たとえば子宮頸がんワクチンのように国際的に安全性が認められているワクチンについても、接種後の有害事象(ワクチンが原因ではないものも含めたあらゆる好ましくない症状。そのうち、接種と因果関係があるものが副反応。第37回参照)が大きくメディアで取り上げられ、ワクチン忌避が助長されてきた歴史があります。これは現在のコロナワクチンの報道でも繰り返されているように感じます。
第二に、国家戦略として「ワクチンは国の安全保障にも関わる」という認識が弱く、欧米に比べて国のバックアップ体制が築かれなかったために、研究・開発で大きな差がついていたこと。あわせて、社会的にワクチン忌避の傾向が強い中で、国内メーカーの開発へのインセンティブが失われたこともあげられるでしょう。
さらに、ワクチン承認に関して、海外データのみでは承認されず、日本での追加の臨床試験が要求されたため、時間がかかってしまいました。海外データにもアジア人が含まれていることや、日本は相対的に感染者が少ないので臨床試験が難しいことを考慮すれば、臨機応変な対応でスピードアップをはかるべきだったと思いますが、昨年末の国会審議では与野党ともに国内での第Ⅲ相試験(多数の人について、プラセボ=偽薬と比較して有効性・安全性を確認する。第17回参照)を求めました。
とはいえ、現在は必要量のワクチンが確保され、今後は1日100万件ペースで接種を進めると政府は表明しています。大規模かつ迅速な接種オペレーションが求められるフェーズに変わったと言えるでしょう。その接種オペレーションの成否を左右する要素のひとつが、注射の打ち手の確保です。ワクチンの供給量が確保されても、もし「打ち手が確保できない」ことが普及の障害になるとすれば大問題です。
 現状では、ワクチンの打ち手は医師と看護師、それに歯科医師が加わることになっています。日本の場合、「医業」(今回のケースでいえば筋肉注射)は医師のみに許されていますが、看護師法によって看護師も医師の指示の下で行えることになっています。歯科医師についても、打ち手不足を解消するために特例で認められることになりました。けれども、その他の職種は残念ながら認められていません。大規模かつ迅速な接種が求められている有事なのですから、打ち手の範囲をもっと拡大する必要があるのではないか――私はそう考えます。たとえば、薬剤師など医療関係者に一定のトレーニングを条件に打ち手になってもらえばよいのではないでしょうか。
現状では、ワクチンの打ち手は医師と看護師、それに歯科医師が加わることになっています。日本の場合、「医業」(今回のケースでいえば筋肉注射)は医師のみに許されていますが、看護師法によって看護師も医師の指示の下で行えることになっています。歯科医師についても、打ち手不足を解消するために特例で認められることになりました。けれども、その他の職種は残念ながら認められていません。大規模かつ迅速な接種が求められている有事なのですから、打ち手の範囲をもっと拡大する必要があるのではないか――私はそう考えます。たとえば、薬剤師など医療関係者に一定のトレーニングを条件に打ち手になってもらえばよいのではないでしょうか。 実際、アメリカでは薬局での薬剤師によるワクチン接種が広く普及しています。イギリスでは法改正をして、一般人でも一定のトレーニングを受ければ新型コロナワクチンの打ち手になれるようにしました。その背景には、筋肉注射は手技としては比較的簡単であるという事実があるのです。
実際、アメリカでは薬局での薬剤師によるワクチン接種が広く普及しています。イギリスでは法改正をして、一般人でも一定のトレーニングを受ければ新型コロナワクチンの打ち手になれるようにしました。その背景には、筋肉注射は手技としては比較的簡単であるという事実があるのです。 じつは日本の病院やクリニックでは、通常、医師は薬剤処方を決め、カルテに指示を記載するところまでしか行いません。静脈注射を除き、患者に投与するのは看護師です。また、静脈ルートを確保することが多い病院という環境では、わざわざ注射後の痛みがある筋肉注射が選ばれる場面が多くありません。私自身、筋肉注射を行なうのは25年ぶりですし、今の若いドクターだと、一度も経験していない人が多いのではないかと思います。
じつは日本の病院やクリニックでは、通常、医師は薬剤処方を決め、カルテに指示を記載するところまでしか行いません。静脈注射を除き、患者に投与するのは看護師です。また、静脈ルートを確保することが多い病院という環境では、わざわざ注射後の痛みがある筋肉注射が選ばれる場面が多くありません。私自身、筋肉注射を行なうのは25年ぶりですし、今の若いドクターだと、一度も経験していない人が多いのではないかと思います。
また筋肉·皮下·静脈のうちどの投与経路を選択するかは、薬剤の種類や投与する状況によって異なります。インフルエンザワクチンを始め多くのワクチンは、その効果と投与の簡便性を考え、筋肉注射が最良され、海外では筋肉注射で接種することが一般的です。注射後の痛みや硬結などの副作用という観点からも、皮下注射よりも筋肉注射に分があるようです。しかし、日本では、かつて解熱剤の筋肉注射による大腿四頭筋拘縮症が問題になったことから、筋肉注射に負のイメージが定着し、ワクチンの多くが皮下注射で行われてきました。今回ばかりはさすがにその効果を優先しようと筋肉注射が選択されたのですが、医師が筋肉注射という行為自体に習熟しているわけではないのです。
このように簡単かつ日本では医師でも経験値が低い筋肉注射について、少なくともその行為自体に医師の専門性を求める必然性、合理性はないでしょう。
もちろん、ワクチン接種にあたって医師の存在が必要ないと言っているわけではありません。接種の可否判断、接種後の現場における観察、緊急事態への対処には実力のある医師がその場にいることが不可欠で、これこそが医師の専門性ではないかと思うのです。
 欧米では、医師以外でもできる仕事(今回のケースでいえば筋肉注射)を医師以外の医療関係者がやるのは今やあたりまえです。日本では、最近ようやくその動きが広がり始めたところです。たとえば、特定看護師(Wikipediaより)や診療看護師、病院薬剤師が医師の業務を代行することが始まりました。医師の働き方改革推進が国家的な大目標として掲げられ、その業務を他職種に移行させる・共同で行うタスクシフト・タスクシェアの動きが、コロナ禍以前からあったのです。しかしパンデミックの中、職種として負担が最も大きいのは看護師であること、また感染流行地域にある研修施設に研修生を派遣できないことから、新規の研修修了生が減っているようです。コロナ後の持続可能な医療の実現のために、医療職間のタスクシフト・タスクシェアが加速することを期待しています。
欧米では、医師以外でもできる仕事(今回のケースでいえば筋肉注射)を医師以外の医療関係者がやるのは今やあたりまえです。日本では、最近ようやくその動きが広がり始めたところです。たとえば、特定看護師(Wikipediaより)や診療看護師、病院薬剤師が医師の業務を代行することが始まりました。医師の働き方改革推進が国家的な大目標として掲げられ、その業務を他職種に移行させる・共同で行うタスクシフト・タスクシェアの動きが、コロナ禍以前からあったのです。しかしパンデミックの中、職種として負担が最も大きいのは看護師であること、また感染流行地域にある研修施設に研修生を派遣できないことから、新規の研修修了生が減っているようです。コロナ後の持続可能な医療の実現のために、医療職間のタスクシフト・タスクシェアが加速することを期待しています。
ではなぜ、日本では既成の枠組みをなかなか変えられないのでしょうか? なぜ、日本では医師(あるいは、その指示の元に動く看護師)の注射にこだわるのでしょうか? 理由はいくつか考えられます。
ひとつは、医師が持っている「既成の枠組みを守りたい」という意識です。特権意識というと言い過ぎかもしれませんが、「筋肉注射は医師しかできない難しい行為であり、他に任せるのは危険」という意識が少なからずあるように思うのです。実際、m3.comが実施したアンケートでは、「新型コロナのワクチン接種はどの職種が担うべきだと考えますか」という問いに対して、「歯科医も担うべき」と回答した医師は27%にとどまりました(歯科医の回答は77%)。
一方で、国民の側にも、「同じワクチンを打つなら、医師に打ってもらいたい」という意識があるのではないでしょうか。日本人には完璧でないと受け入れない国民性があって、それが制度改正のネックになっている部分もあると思うのです。でも、病院で採血する際に、若い医師がへたくそで針をブスブス何度も刺された経験はありませんか? 「こんなことなら上手な看護師に採血してもらいたい」と思ったことがある方はけっこう多いのではないでしょうか。だとすればやはり現実的には医師に筋肉注射の専門性を求める合理性はないのです。
そして、以上のような医師側・国民側双方の意識・圧力に圧されて、政治・行政は制度改正に消極的になるのだと思います。たとえば、前述のとおり子宮頸がんワクチンでは、接種後の有害事象が大きくメディアで取り上げられ、国民の間でも過剰といっていい反応が起こった結果、失点を恐れる厚生労働省はワクチン接種に消極的になってしまいました。
完璧主義は、リスク・ベネフィットを比較衡量するバランス感覚を失わせます。大局的に何を優先すべきかを考えなければならない有事において、政治・行政、現場(医師)、国民の三者全員が持っている完璧主義は、適切な対応の阻害要因になるのです。 新型コロナ感染症はさまざまな日本の問題点を炙り出しました。デジタル化の遅れ、有事に強制力を行使できない法制度…。完璧主義の陥穽もそのひとつではないでしょうか。コロナを奇貨として変えていかなければならないと思います。
新型コロナ感染症はさまざまな日本の問題点を炙り出しました。デジタル化の遅れ、有事に強制力を行使できない法制度…。完璧主義の陥穽もそのひとつではないでしょうか。コロナを奇貨として変えていかなければならないと思います。
(5月14日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第52回は5月24日掲載予定です。