新型コロナウイルスのワクチンについては第17回で取り上げましたが、「報道されるのは海外のワクチンばかり。国産はできないの?」と疑問に思っている方も多いのではないでしょうか。現在、ワクチン開発で先行しているのは欧米と中国で、日本政府が「確保した」としているのも、アストラゼネカ社(英)、ファイザー社(米)などのワクチンです。国産では、アンジェス社が大阪大学医学部付属病院で臨床試験(治療をともなう試験)に入り、来年春の実用化を目指すとしていますが、欧米からはやや遅れているというのが現状です。 この背景には、日本の臨床医学研究(以下、臨床研究)が全般的に遅れているという現実があります。臨床研究は欧米がリードしてきましたが、論文発表数で今や中国に抜かれ、韓国にも追いつかれようとしています。なぜこうなったのでしょうか。
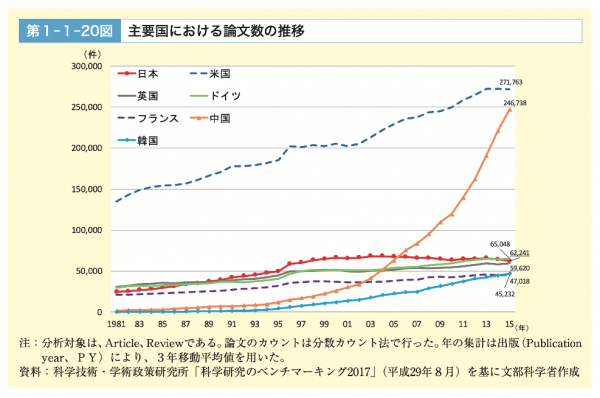
この背景には、日本の臨床医学研究(以下、臨床研究)が全般的に遅れているという現実があります。臨床研究は欧米がリードしてきましたが、論文発表数で今や中国に抜かれ、韓国にも追いつかれようとしています。なぜこうなったのでしょうか。
 平成30年版科学技術白書
平成30年版科学技術白書
https://www.mext.go.jp/component/b_menu/other/__icsFiles/afieldfile/2018/06/06/1405921_002.pdf
医学研究には、大きく基礎医学研究(以下、基礎研究)と臨床研究のふたつがあります。基礎研究とは、遺伝子や免疫をはじめとする人体の構造・機能・メカニズムを明らかにしようとする研究です。実験室で実験を行って「なぜ」「どのように」を明らかにしたり、新たな発見をするイメージです。一方、臨床研究は、実際の医療の現場で人を対象とする研究で、病気の予防・診断・治療方法の改善や病気の原因の解明、患者の生活の質の向上を目的として行われます。実際の患者データを使って統計学的解析を行い、診療現場でどの治療が良いか検討するイメージです。
さらに、臨床研究は次のふたつに分けられます。
観察研究:研究を目的とした介入がない研究。通常の診療が行われた患者を対象に、治療の効果や患者の状態を観察する。過去のデータを用いる後ろ向き研究と、現在のデータを用いる前向き研究がある。
介入研究:研究を目的として介入を行う研究。多くの場合、新しい治療法の有効性、安全性を評価するために、現在の通常治療(=標準治療)と比較して行う。
日本の医学界では伝統的に基礎研究に重きが置かれてきました。臨床研究、特に実際の患者データを解析する臨床疫学的研究に目が向けられるようになったのは(https://www.igaku-shoin.co.jp/paperDetail.do?id=PA03232_02参照)、「エビデンス・ベースド・メディスン(根拠に基づく医療)」が盛んに提唱されるようになった1990年代以降です。それ以前は個々の医師がそれぞれの経験から導き出した治療を行っていたのに対し、臨床研究によって科学的に得られたエビデンスに基づいた治療法が求められるようになったのです。
とはいえ現在でも、日本の医学研究は基礎研究中心に発展し、「研究と言えば基礎研究」とする“雰囲気”、例えば、基礎医学的な実験をやらないと学位が取りにくい、公的な研究費も取りにくいという“常識”が残っています。
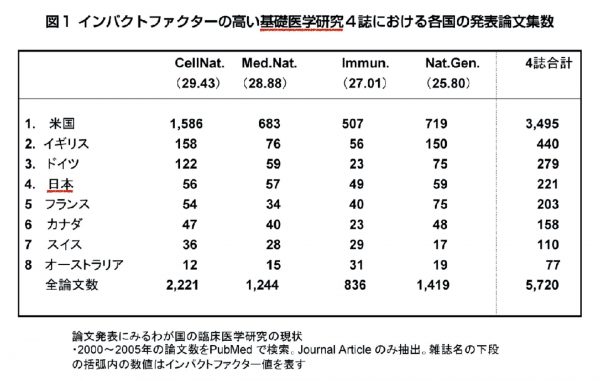
結果として、近年ノーベル医学・生理学賞の受賞も続いていますし、論文数で見ても基礎医学分野では健闘しています。これは誇れることなのですが、日本では、患者データを用いて、統計解析を行って実証する臨床研究は重視されてこなかった、と言えましょう。
 なぜ、今、臨床研究が大切なのか
なぜ、今、臨床研究が大切なのか
https://www.jstage.jst.go.jp/article/tits/14/11/14_11_11_10/_pdf/-char/ja
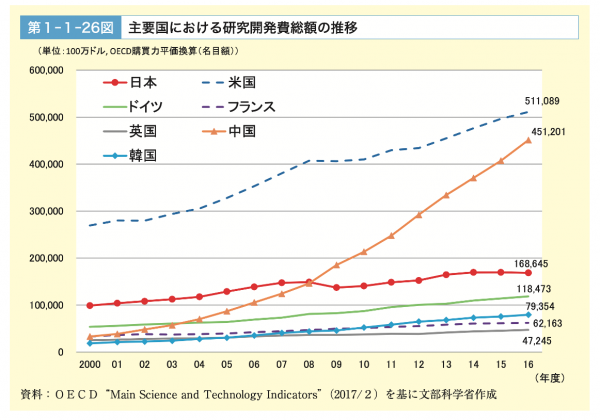
実際、国や企業の金銭的なサポートに関しても、たとえばIPS細胞の研究のような最先端かつ国策的に重視される分野や、実験の材料や装置に費用がかかる基礎研究に軸足が置かれており、何千人・何万人の患者データが必要な臨床研究に対してのサポートは弱いと言わざるを得ませんでした。。これも臨床研究が発展しない要因となってきました。ただし最近では、財政悪化と長期的な経済停滞のため、基礎研究へのサポートも先細っているのですが…(https://gendai.ismedia.jp/articles/-/51370?page=2参照)。
 平成30年版科学技術白書
平成30年版科学技術白書
https://www.mext.go.jp/component/b_menu/other/__icsFiles/afieldfile/2018/06/06/1405921_002.pdf
臨床研究の遅れには、ワンチームになれないセクショナリズムも影響を与えています。エビデンスを得るために大規模な臨床試験が必要な臨床研究では、組織力あるいは実行力が勝負の鍵となります。ところが日本では、「新たに組織を作って新しい臨床研究をやりましょう」と提案すると、医局の壁に跳ね返されることがあります(医局とは、大学医学部の診療科ごとに作られた教授を頂点とする人事組織のこと)。あるいは、大学間や医師間の対抗意識で話がまとまらないケースもあります。
さらに、日本人は“リスク・ベネフィット”の考え方が苦手なためか、医師、患者ともに臨床試験、特に介入試験にとても消極的になってしまい、それが臨床研究にブレーキをかけている面があるように思います。
たとえば、介入研究の代表である、新薬開発のための第Ⅲ相試験(第17回参照)のようなランダム化比較試験では、通常、現在“標準的に行われている治療”を対照として“新しい治療”が優れているかどうかを比較します。この研究は、患者はどちらの群に入るか抽選で決まり(=ランダム化され)、研究を行う医師も参加する患者もどちらの治療かわからない状態で行われます。どちらの治療かわかってしまうと、医師にも患者にも結果をよくしよう(あるいは、悪くしよう)という心理が働いて、データが歪んでしまうからです(=バイアス)。
研究を始めるにあたり、患者に対して、「それまでの観察研究データで、新しい治療が有効である可能性が示されており、安全性も確認されている」「新しい治療が確実に有効かどうかを科学的に最も質が高い方法で確かめるために行う研究である」、より具体的には「研究に参加してもどちらの治療かわからないが、有望な新しい治療または通常治療を受ける」「悪くても新しい治療が通常治療より劣る可能性は低い(=観察研究で悪い結果が出た治療はその時点で研究がストップし、介入研究まで至らない)」「副作用が出る可能性はゼロではないが、出た時にはすぐに中止して適切な対処を行う」「途中でいつでも研究参加を辞退できる」などなど、リスクとベネフィットを十分に説明し、同意を得てから行います。確かに観察研究に比べて患者に説明し同意を得るプロセスが大変ですが、米国人と比べると日本人はリスクを過大視する傾向があり、それがこの研究をやりにくくしている気がします。
以上のようなさまざまな要因により、日本の臨床研究は遅れたと言えるでしょう。事実、『ニューイングランド・ジャーナル・オブ・メディスン』をはじめとする、権威のある臨床系医学雑誌に日本の大規模な臨床研究の論文が載ることはきわめてまれです。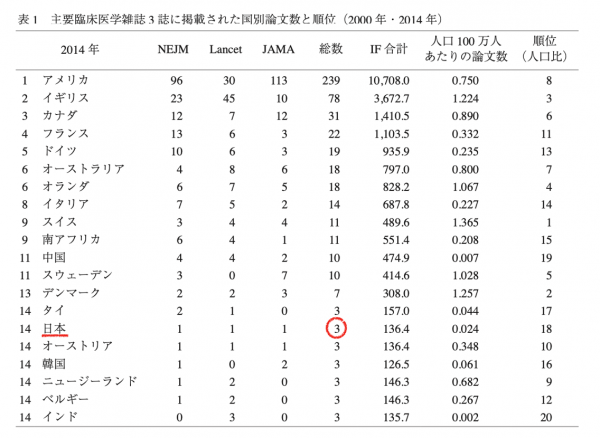 西村 多寿子, 進 正彦, 埴岡 健一, 池田 俊也. 主要臨床医学雑誌の原著論文掲載数と研究内容の国際比較
西村 多寿子, 進 正彦, 埴岡 健一, 池田 俊也. 主要臨床医学雑誌の原著論文掲載数と研究内容の国際比較
http://id.nii.ac.jp/1065/00000777/
こうした発表論文数の少なさは日本の研究の遅れ・停滞を意味しますが、それは臨床研究に限ったことではなく、医学全般(もっといえば科学全般)で起こっている現象です。では、なぜ医学論文数が減少しているのでしょうか? その裏にある日本特有の理由についても考察してみましょう。
第一の理由としては、学位(医学博士号)を取らない医師が増えていることがあげられます。
 「臨床研修に関する調査」最終報告
「臨床研修に関する調査」最終報告
https://www.mhlw.go.jp/topics/bukyoku/isei/rinsyo/chosa-saisyu/
日本で医学博士になるためには、①医学部を卒業後、医学系の大学院(4年間)で博士課程を修了して博士論文の審査に合格する、もしくは、②大学院と同等の研究活動を行い、博士論文に合格する、というふたつのルートがあります。ちなみに、医師国家試験に合格すれば医学博士にならなくても医師はできます。逆に、医学部を卒業していなくても(医師でなくても)医学博士号を取ることができます。
大学医局のヒエラルキーが強固だった時代には、その中で出世をしたければ学位取得が必須条件でした。そのため、医師になった後に、教授の指導で学位論文を書くのが当たり前でした。②のルートです。
ところが、2004年に新臨床研修制度が導入され、医師になって最初の2年間はさまざまな診療科を回って臨床研修を受けなければならなくなると(臨床研修の必修化)、大学医局のヒエラルキーが崩れ始めました。卒業した大学の附属病院にこだわることなく、臨床のより強い病院で研修を受けたいという流れが生まれたからです。そして、「自分の腕だけで臨床で食べていくなら、大学医局に属さなくてもいい」と考える医師が増えていきました。すると、それまでのように医局での出世競争のために学位論文を書く必要はなくなります。こうして学位を取る人が激減、つまり学位論文の数が減ったのです。
医学系研究者はこの事実を重く見て、なんとか医学部出身の研究者を育成しようと、学生時代から研究が可能なコースを設ける動きもあるようですが、基礎研究が増えるだけの結果に終わらないことを祈っています。
なお、『白い巨塔』をはじめ、旧弊の象徴として悪者扱いされがちな大学医局ですが、大事な役割があることも付言しておきます。ひとつは今述べたような論文作成=研究を促す役割です。加えて、関連病院や地域への医師の供給源の役割も担っていました。とくに、僻地の診療所などに滞りなく医師を派遣する役割は大きかったと言えるでしょう。
発表論文数が少ない第二の理由は、日本人の英語力の弱さです。
前半で書いたように欧米との研究力の差はありますが、論文採用数の差はそれだけでは説明できないほどあり、その差を私は英語力の弱さだととらえています。これについては、「日本語で書いて、イングリッシュ・エディターがいる会社に頼んで訳してもらえばいいじゃないか」と考えている医師が多いのですが、翻訳では伝えたいこととのギャップがどうしても生じてしまいます。ネイティブレベルの英語で伝えられること――立場を入れ替えて、“外国人が日本語で記載した文章を我々が読んだ時の違和感”を想像してみれば、淀みなく正確に伝えることの重要性が想像できるかもしれません。
日本の医師の英語力が海外から低評価を受けている証拠もあります。国際的大規模な臨床研究の声があまりかからないのです。
大規模な臨床研究は今や1国だけで行う時代ではありません。複数の国、複数の大陸で共同で行うケースが増えています。その際、アンケートを取る、観察研究を行うなど、比較的簡単な研究に関しては日本にも声がかかるのですが、その分野において今後の方向性を左右するような重要なランダム化比較試験を一緒にやろうという声はあまりかかりません。おそらく、英語力に難ありと思われているからではないかと想像しています。
海外で開催される国際学会でも、日本人の英語力の弱さを痛感します。自分の発表に関しては十分に練習ができるのでなんとか英語でプレゼンできますが、質問が出ると多くの医師は答えられません。結局、英語ができる同僚が通訳に入って事なきを得るといった場面も目にします。もっと深いディスカッション、口角泡を飛ばすような議論になると、英語で外国人と戦える人はわずかです。
一方で、日本人医師の海外志向も弱くなってきています。以前は、何年間か海外(おもにアメリカ)のラボに行って研究するという若者も多かったのですが、最近は激減しているようです。ある若い医師からは、「海外に行って何か得があるんですか?」と聞かれたこともあります。たしかに、損得勘定でいえば、海外に行ってもべつに得があるわけではありませんが…。ただ、個人的には、日本の医学の未来を考えると、内向きではない積極的な人材、海外の研究者と英語で口角泡を飛ばす議論ができる人材が増えてほしいと思います。
英語で口角泡を飛ばす議論ができる人材が育って、初めて国際的大規模な臨床研究を主導できるようになるのではないでしょうか。
医学研究、とりわけ臨床研究の遅れは、新しい治療法の提供の遅れ――つまり国民全体の不利益につながります。医学界だけでなく、国や企業も一体となって問題意識を共有し、長期的視野に立ったさまざまな対策が必要でしょう。セクショナリズムの打破、助成の充実、あるいは英語教育の見直し…。待ったなしでやるべき課題が山積しています。
(9月16日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属病院・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第20回「避難所の感染予防策」(10月5日掲載予定)