それにしてもやっかいな病気です。
6月某日。私が勤める自治医科大学附属さいたま医療センターで、「再陽性」が出ました。新型コロナウイルス感染症の陰性が確認されていた患者が再度陽性となったのです。 その患者は、発症後37日で陰性を確認しました。2回のPCR検査を行い、2回とも陰性だったのです。しかも、肺に近い気管支からの吸引で検体を採取するという比較的感度の高い方法での陰性でした。
その患者は、発症後37日で陰性を確認しました。2回のPCR検査を行い、2回とも陰性だったのです。しかも、肺に近い気管支からの吸引で検体を採取するという比較的感度の高い方法での陰性でした。
ところが、陰性確認後も多臓器不全が改善しませんでした。原因は何か、稀な病気も含めさまざまな可能性を考え、それに応じた各種の検査をしましたが、どれにもあてはまりません。もしかしたら患者の免疫が新型コロナウイルスをコントロールできず、ウイルスが肝臓や腎臓で暴れているのではないか? そこで、もう一度PCR検査をしてみたところ陽性だったのです。陰性を確認してから2週間後のことです。
このような万一の事態も想定して陰性確認後も慎重に感染防御策をとっていたので、院内感染は起こりませんでした。とはいえ、あらためて新型コロナウイルスの怖さを感じました。
新型コロナウイルスの感染リスクはゼロに近づけることはできても、ゼロにはできません。今後は、「院内感染は起こりうる」と念頭に置いて診療にあたらないといけないと考えています。
たとえば、手術など、別な理由で患者が入院し、その時点でPCR検査が陰性だったとしても、100%感染していないとはいえません。入院時に陰性だった患者が、入院して4~5日後に急に発熱してじつは感染者だった、ということがあるのです。
PCR検査の感度(新型コロナウイルスに感染している方が、PCR検査で陽性となる割合)はおよそ70%と考えられています。つまり、感染していても30%が陰性と出てしまいます。
しかも、発症までの潜伏期間中は陰性と出る確率はもっと高く、発症3日前ではほぼ全員が陰性、発症前日でもまだ60%が陰性と出てしまいます。症状がない人へのPCR検査を無意味とまではいいませんが、検査した時点で陰性でも、その後に症状が出て感染が判明するケースがあるのです。その一方、潜伏期間中の感染力、つまり他人へのうつしやすさは、発症後と同程度であることも報告されています。
にもかかわらず、「入院前や手術前に患者にPCR検査をすれば感染者の紛れ込みは防げるんだ」、「陰性だったら無罪放免」とする傾向が医療界に少なからずあるように感じます。
これは非常に危険です。検査の陰性は非感染を100%証明できないのですから、医療従事者は、院内感染が起こることを前提に、院内感染が起こったらどうするかを常に考えて行動しなければならないのです。 世界的な傾向ですが、検査は万能だという誤解があるように感じます。けれども、繰り返しになりますが、PCRをはじめ各種の検査は、病気の存在を100%正しく白黒はっきりさせてくれるものではありません。病気の可能性の高さ、低さを示してくれるひとつの材料に過ぎないのです。また、もし検査が陽性でも陰性でもその後の対応、つまり感染防御の方法が変わらなければ、検査を行う意味は、患者や医療従事者の安心材料、あるいは疫学的調査に限定されるでしょう。
世界的な傾向ですが、検査は万能だという誤解があるように感じます。けれども、繰り返しになりますが、PCRをはじめ各種の検査は、病気の存在を100%正しく白黒はっきりさせてくれるものではありません。病気の可能性の高さ、低さを示してくれるひとつの材料に過ぎないのです。また、もし検査が陽性でも陰性でもその後の対応、つまり感染防御の方法が変わらなければ、検査を行う意味は、患者や医療従事者の安心材料、あるいは疫学的調査に限定されるでしょう。
たとえば、当院では、予定手術前には、術中にウイルス暴露のリスクが比較的高い手術に限定してPCR検査を行っています。ただし、PCR検査の結果に関わらず、ウイルス暴露リスクの高い手術や処置には、完全なPPE(個人用防護具)対応を行います。もし検査の結果によらずその後の対応が変わらないのであれば、検査の目的は安心材料の提供に過ぎません。 一方、症状があって来院する多数の“疑い”患者に接する医療従事者にとって、PCR検査の結果がわかることは重要な要素です。なぜなら、目の前の患者の経過や接触歴、CT検査を組みあせて判断することで、感染があるかないか、その確度を上げることができ、患者に接する心構えや対応が変わるからです。
一方、症状があって来院する多数の“疑い”患者に接する医療従事者にとって、PCR検査の結果がわかることは重要な要素です。なぜなら、目の前の患者の経過や接触歴、CT検査を組みあせて判断することで、感染があるかないか、その確度を上げることができ、患者に接する心構えや対応が変わるからです。
夜間、車を運転するには、性能が良くないヘッドライトだって、ないよりははるかにましなはず。もし陽性であればますます注意深く対応し、陰性であればPPE(個人用防護具)レベルを下げることができて資源の節約につながります。じつは、夜間にヘッドライトなしに車を運転する恐怖は、つい先日まで我々医療従事者が身を持って体験したものでした。
ただ、気をつけなければならないのは、今現在は巷にほとんど新規感染者がいない感染縮小期であるということです。確かに感染爆発期に、PCR検査の適応は広くしたほうが良いと思いますが、今は、冷静な、賢い使い方が理にかなっていると思います。
「院内感染は起こりうる」と念頭に置いて行動する――それは医療従事者に限らず、社会一般でも同じだと思います。
できるだけ感染予防に努める。無症状でも感染している可能性があることを忘れない。疑わしい症状が出たら(発症したら)、感染を広げないよう適切に対処する。…感染リスクはゼロにはできないことを前提に行動していただければと思います。
では、手洗いやマスクの着用以外にどんな行動をとればいいのでしょうか。当院では、状況に応じたPPE(個人用防護具)レベルの変更のほかに、おもに三つのポイントを重視しています。
一つ目は、職員ひとりひとりの健康状態チェックです。発熱、だるさ、味覚・嗅覚の異常などを日々チェックしてもらっています。また、発熱したスタッフや接触があったスタッフは毎日健康観察表をつけてもらい、より正確に、できるだけ早い段階で発症を捕まえるよう心がけています。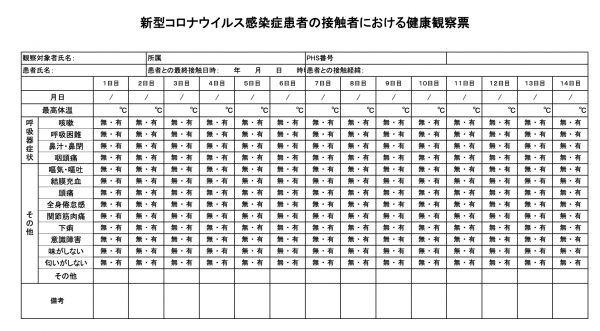 二つ目は、自分の過去1、2週間の行動チェックです。どこで、誰と、どのように接触したか。マスクはつけていたか。接触歴がなくても感染は否定できませんが、検査が陰性だった時に本当に感染していない確率が上がります。これは、とくに発熱など症状があったスタッフにとって重要です。
二つ目は、自分の過去1、2週間の行動チェックです。どこで、誰と、どのように接触したか。マスクはつけていたか。接触歴がなくても感染は否定できませんが、検査が陰性だった時に本当に感染していない確率が上がります。これは、とくに発熱など症状があったスタッフにとって重要です。
三つ目は、初動対応です。少しでも疑わしい事象が報告されたら、すぐに関係者会議を行い、情報を共有し、指示を出します。すばやく、かつ適切に初動対応ができるかどうかが、ボヤで終わるか大火事になるかの差になるのです。
健康観察、行動チェック、初動対応。
これが、たとえ院内感染が発生したとしてもクラスター拡大を防ぐことができるもっとも理にかなった方法だと思います。感染リスクをゼロにできない中で少しずつ元の活動に戻りつつある会社や学校でも同じでしょう。感染自体をゼロにはできませんが、健康観察、行動チェック、適切な初動対応によって、感染の拡大は小さくできるはずです。 具体的に、最近当院に勤務する麻酔科医が発熱した時に、健康観察、行動チェック、初動対応がどのように行われたのか紹介しましょう。おもなメールのやりとりを時系列で記しますので、参考にしてみてください。
具体的に、最近当院に勤務する麻酔科医が発熱した時に、健康観察、行動チェック、初動対応がどのように行われたのか紹介しましょう。おもなメールのやりとりを時系列で記しますので、参考にしてみてください。
【発熱初日19時】麻酔科医から讃井へ。帰宅後37.4度の発熱があった旨の第一報。「その他の症状はほぼなく体調も悪くありません。今後の対応をご指示ください」。
【初日21時】讃井から麻酔科医へ。明日は休んで様子を見ることと、夕方の報告を指示。「個人名を出すことになりますが、病院内で接触したスタッフにヒアリングしてもいいですか? 先生の勇気とご協力に感謝します。本当に大事なことです」。
【初日21時】麻酔科医から讃井へ。個人名を出すことを了承する旨の返事。
【初日22時】讃井から感染制御室医師へ。念のため麻酔科医のPCR検査を要請。
【初日23時】讃井から院内のおもだったスタッフへ。麻酔科医が発熱し、しばらく自宅療養してもらうことになった等、状況を周知。接触があった人は健康観察にとくに留意し、もし症状が出たらすぐに所属長に連絡するよう指示。報告の重要性にも触れる。「××先生の勇気と迅速な対応に感謝いたします。今後院内で(患者から感染して、あるいは自ら持ち込んで)院内感染が発生した時、クラスター化させないことが最も重要な目標になります。『あれ、もしかしたら』と思ったら、すぐに報告し、休める雰囲気を作りましょう」。
【3日目19時】讃井から院内のおもだったスタッフへ。麻酔科医がPCR検査で陰性だったこと、その他の症状もなく体調が良いことを周知。
【5日目15時】麻酔科医から讃井へ。復帰許可に対する返事。「ご迷惑をおかけして申しわけありませんでした。感染対策は徹底しておりましたが、体調管理にもより一層注意して勤務していきたいと思いますので今後とも何卒よろしくお願いいたします」。
幸い、この麻酔科医は新型コロナウイルスに感染していませんでしたが、もし感染していたとしてもクラスター化は防げていたでしょう。初動対応をすばやくできていたからです。 そこで鍵となっているのは、報告です。報告をできるか否か、言いかえれば、報告をしやすいかどうかが初動対応の成否を握っています。
そこで鍵となっているのは、報告です。報告をできるか否か、言いかえれば、報告をしやすいかどうかが初動対応の成否を握っています。
皆さんの所属する組織は報告しやすいでしょうか? 次回は病院を例に、企業文化・風土やガバナンスについて話をしたいと思います。
(6月14日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属病院・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第6回「企業は本気で改革を!」(6月29日掲載予定)


