「新型コロナウイルスの感染拡大はとどまることを知らず、このままでは、新型コロナウイルス感染症のみならず、国民が通常の医療を受けられなくなり、全国で必要なすべての医療提供が立ち行かなくなります。」――12月21日、日本医師会や日本病院会など9団体が、『医療緊急事態宣言』を出しました。
とくに東京の感染拡大は深刻で、医療逼迫が限界に達しています。しかし、じつはまだそれほど感染が拡大していない地方でも、危険なことに変わりはありません。地方では、黄信号をとばしていきなり赤信号が点灯するかもしれないからです。
日本の地方医療の特徴は、中核都市に比較的規模の大きな基幹病院があり、そこに専門医が集中しており、比較的広い範囲の地域をカバーしていることです。新型コロナ感染症でも、基幹病院が中心となって診療にあたりますが、集中治療室をはじめとする新型コロナ感染症用の病床数には限りがあります。ただでさえ、新型コロナ感染症の感染拡大に対して地方は脆弱なのです。
さらに、基幹病院の数が東京などの大都市圏に比べて相対的に少なく負担が集中しやすいため、そこでクラスターが発生すると診療停止せざるを得ず一気に危機的状況が訪れます。それが現実化したのが北海道旭川市ではないでしょうか。
 旭川医科大学病院(ホームページより)。他、基幹病院として、市立旭川病院・旭川赤十字病院・旭川厚生病院・旭川医療センター。
旭川医科大学病院(ホームページより)。他、基幹病院として、市立旭川病院・旭川赤十字病院・旭川厚生病院・旭川医療センター。
旭川市と自治医科大学附属さいたま医療センターがあるさいたま市のインフラを比較してみます。旭川市の人口あたりのベッド数は、さいたま市よりもはるかに多いです。しかし地理的に広い範囲をカバーしなければならず、地域に点在する病院の規模は小さい。結果として、市内にある5つの基幹病院が四国の面積に匹敵する道北をカバーしていると言ってもよく、新型コロナ感染症の診療でも中心となってきました。
一方、さいたま市は、医療ニーズが最も高い高齢者数も多いですが、外来・入院診療の相当部分を東京都に頼ることで医療を維持してきました。また、埼玉県は、北海道と比べて地理的に往来がしやすく、規模の大きい病院が点在しています。その結果、すでに3月から市町村をまたぐ患者の往来によって、負担を分散することができました(自治医科大学附属さいたま医療センターに収容した患者の約半数は市外から)。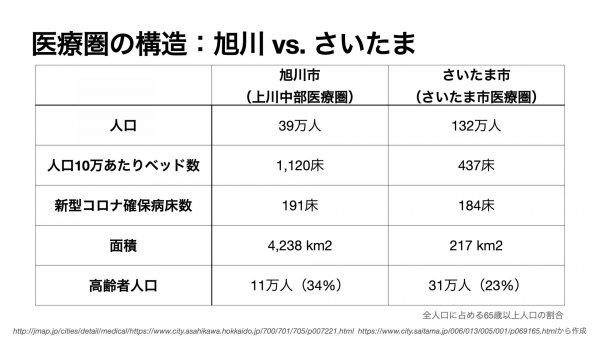 新型コロナウイルス感染症のために確保されたベッド数は、旭川市とさいたま市がほぼ同等であるにも関わらず、さいたま市がギリギリやってこれた理由の一つがここにあると感じています。裏を返せば、平時から中核都市である旭川市の医療負担が大きいという構造的な問題があるようです。
新型コロナウイルス感染症のために確保されたベッド数は、旭川市とさいたま市がほぼ同等であるにも関わらず、さいたま市がギリギリやってこれた理由の一つがここにあると感じています。裏を返せば、平時から中核都市である旭川市の医療負担が大きいという構造的な問題があるようです。
北海道では札幌市を中心に10月下旬から感染者が増加していました。気温が下がるとウイルスの寿命が延び、空気が乾燥すると小さな飛沫が落下せずに遠くまで到達できるようになるという季節性の要因があるとも考えられています。旭川市でもぽつぽつと感染者が出るようになってきていました。
そんな時、慶友会吉田病院で院内クラスターが発生しました。吉田病院は、介護が必要な高齢者などが多く入院している回復期・慢性期病院です。急性期病院(病気のなり始めの時期を診る病院)で回復した患者さんの内、介護が必要といった理由で自宅に帰れない方が回復期・慢性期病院に送られるのですが、そういった患者さんは、食事介助、気管吸引(痰の吸引)、抱きかかえての移動やリハビリなどが必要で、さらにマスクをつけてもはずしてしまう認知症の方もいます。したがって、回復期・慢性期病院は、もともとスタッフの感染リスクが大きいといえます。
吉田病院で感染した患者さんを、市内にある5つの基幹病院にできるだけ転院させようとしました。ところが次に、基幹病院のひとつである旭川厚生病院で院内クラスターが発生してしまいました。結果、吉田病院で感染した患者さんを基幹病院が受け取れなくなり、感染患者が病院内にとどまったため、院内感染がさらに広がるという悪循環が起こりました。一方で基幹病院での大規模クラスター発生はコロナ以外の診療規模縮小に直結し、その他の基幹病院の負担を増大させ、市全体の医療供給体制が危機的状況に陥ってしまいました。
では、なぜ病院でメガクラスターが発生したのでしょうか。旭川在住の友人医師数人に話を聞くと、いくつかの問題点が浮かび上がりました。
①油断
「医療関係者の間では、『感染者が少ない間にどれだけの準備ができるかが勝負の分かれ目だよね』という話をよくしていた。しかし、当初北海道では感染者が札幌に集中していたこともあり、振り返ってみれば、どこか“他人ごと“の感覚であったのは否めない。ただし、大きな因子となるほど気の緩みがあったとは考えていない」
②初動の遅れ
「単純に発見の遅れにより、気付いた時には病院内に20人、30人の感染者が出ている状況だった。当初の対策として、保健所の指導により感染経路をトレースして濃厚接触者を洗い出すことが主体で、検査体制を圧迫するという理由からか、むしろ抑制的だった。確かに、そのやり方は市中で起こる小規模なクラスターには機能するかもしれないが、常に密の状態で濃厚接触が頻発する病院の対策としては不適当だったかもしれない。数十人規模の感染者が出た状況では、感染経路を調査する意義は小さくなり、マンパワーに余裕もない。院内感染が判明した時点で、即座に患者・職員を徹底的に検査するべきだった」
③事前の準備不足
「そもそもクラスターが発生する前に、職員のこまめな健康観察、気軽に報告できる雰囲気、PCR検査体制の拡充など、いざという時の準備をもっと徹底していれば、もしかしたら規模も小さくできたかもしれない」
さらに、埼玉県内のクラスター対策を指導する坂木晴世看護師(第11回、第12回参照)は次のように指摘します。 「第三波で埼玉県内の介護施設・医療機関でも院内クラスターが発生しています。市中感染が広がる中、職員が病院内に新型コロナウイルスを持ち込んでいるケースが多いのではないかと考えています。さらに、秋に面会制限を緩めた施設、あるいは入院患者の外出・外泊制限を緩めた施設があり、それらの関与もあると思われます。
「第三波で埼玉県内の介護施設・医療機関でも院内クラスターが発生しています。市中感染が広がる中、職員が病院内に新型コロナウイルスを持ち込んでいるケースが多いのではないかと考えています。さらに、秋に面会制限を緩めた施設、あるいは入院患者の外出・外泊制限を緩めた施設があり、それらの関与もあると思われます。
施設内で最も注意しなければならないのは換気です。寒くなって病室のドアを閉めてしまう場合がありますが、4人部屋で患者さん全員が感染した事例があります。また、クラスターが発生した施設で室内のCO2濃度を測定すると、換気ができていないところがたくさんあります。たとえば職員の休憩室や更衣室。換気の状態が悪い部屋が多いのですが、ついつい気が緩んでマスクをせずに会話しがちです。感染していた職員と直接接していなくても、入れ替わりで休憩室に入った職員が感染したケースもあります。
『ちゃんとやっている』と本人は思っていても、ほんの小さな穴をついてくるのが新型コロナウイルスです。院内クラスターを大きくしないためには、ふだんから標準予防策(第11回参照)、院内感染対策をきちんと実行していることが何よりも大事です。職員の健康チェックを毎日欠かさないこと、発症や感染疑いをすぐに報告できる組織文化を作っていくことが、感染者の早期発見につながります」
私が勤務する自治医科大学附属さいたま医療センターでも、先日看護師の家族が感染するというできごとがありました。その看護師が躊躇なく報告してくれたおかげで、すぐに看護師と接触した関係者を洗い出し、職員は自宅待機、患者さんは隔離しました。そして、合計8人の関係者には、潜伏期間を十分に考慮した上で複数回の検査を行いました。結果的に全員陰性だったのですが、このような対応ができれば、たとえ院内感染が起こっていたとしても大きなクラスターにはならないと思います。
院内感染をゼロにすることは不可能です。前述の③のとおり、職員の検査は感染者の早期発見に有効ですが、どれだけ検査をやっても無症状かつ検査陰性の感染者を見つけることはできません。実際、入院時も入院数日後もPCR検査で陰性だった患者さんが3回目の検査で陽性となった例も目にしています。感染を疑う患者やスタッフ、濃厚接触者が出た場合には、すぐに隔離や自宅待機にし、対象を十分に広くしたPCR検査を即座に、かつ潜伏期間を十分に考慮し複数回行う、また、厳密な健康観察を継続してもらうことが極めて重要です。新型コロナウイルスは、気付かない内にどこからかすーっと病院の中に入ってきてしまいます。
不幸にも旭川では大規模クラスターにより医療提供体制全体に影響が出てしまいましたが、クラスターの規模を病床数で割って比較すると埼玉県内でも同程度の規模のものが発生しています。旭川の体制が他と比べて劣っていたわけではなく、全国各地で起きていると考えるほうが自然です。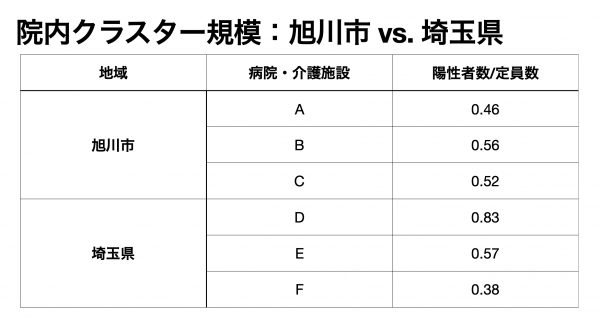 旭川の教訓や坂木看護師のアドバイスを生かせば、メガクラスターに発展することはないでしょう。医療従事者のみなさんには、いま一度基本の徹底をお願いしたいと思います。
旭川の教訓や坂木看護師のアドバイスを生かせば、メガクラスターに発展することはないでしょう。医療従事者のみなさんには、いま一度基本の徹底をお願いしたいと思います。
同時に、みなさんには感染者を減らすためにご協力をお願いしたいと思います。市中の感染者が減れば、病院内にウイルスが持ち込まれるリスクはぐっと減るからです。前回お話ししたとおり、通常診療を維持するためにも、みなさんの力で感染拡大を止めていただきたい。年末年始、これまで以上に感染予防策(マスク、三密回避、換気、手洗い、体調が悪かったら外に出ない)の徹底をお願いします。
(12月26日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第33回は1月11日(月)掲載予定です。





