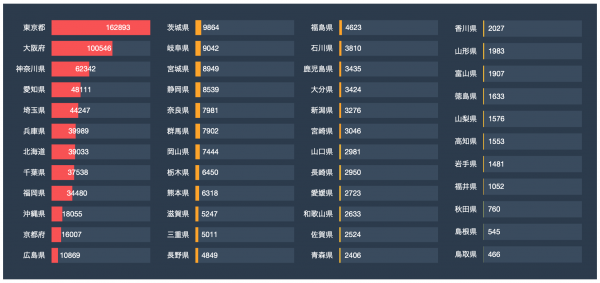
「やるなら強い覚悟でやってもらう必要がある」
新型コロナウイルス感染症対策分科会の尾身茂会長の国会発言が波紋を呼んでいます。個人的には至極まっとうな発言だと思いますが、オリンピック開催の是非についてはさまざまな考え方があるのも事実です。
その論点のひとつに医療負荷があります。オリンピックを開催すれば、新型コロナウイルス感染症がなくても医療負荷が増します。コロナ下であればなおさらです。しかし、それがどれほどの負荷なのか、丁寧に説明する報道はほとんど目にしません。漠然と、「医療負荷が増す」、「医療従事者は忙しくてオリンピックどころではない」というのではなく、どの医療従事者がどのように忙しくなるのか――大事なのは客観的かつ丁寧に見ることです。
オリンピックによってどのような医療負荷が生じるのかを考える際には、2つの側面から見なければなりません。1つは、どういう疾患が対象となるかです。たとえば選手の捻挫などの怪我、あるいは風邪などの体調不良。このような軽度の疾患がある一方で、すぐに対応しないと命に関わる可能性がある救急疾患も外科・内科含めてあります。なお、新型コロナ感染症は一分一秒を争う救急疾患には該当せず、発症するタイミングでは軽度の疾患にカテゴライズされます。
もう1つは、誰が医療を必要とするかです。医療ニーズは選手だけでなく観客にも生じます。また、選手および関係者を外部と遮断するバブル方式では、関係者も選手と同様に考えなければなりません。
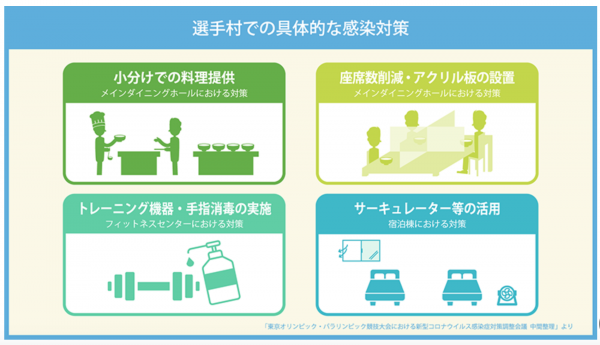 東京2020オリンピック・パラリンピック競技大会 東京都ポータルサイトより。
東京2020オリンピック・パラリンピック競技大会 東京都ポータルサイトより。
では、オリンピックの医療体制でもっとも重要なのは何かというと、それは選手・観客どちらについても救急疾患への対応です。たとえば、選手が競技中にいきなり倒れて心肺停止になるかもしれません。あるいは、真夏の開催ですから、観客の熱中症の発生リスクが高いと想定されます。このような救急疾患に対して、万全の準備をしておかなければなりません。
具体的には、生死に関わるような救急疾患が発生した場合にただちに救急にアクセスできるよう、選手対応・観客対応を分けて十分な数の医師・看護師を会場に配置しておく必要があります。ただし、会場に集まる人数が少なければ少ないほど救急疾患の発生数は低くなりますから、その分医療負荷も小さくすることができます。仮に無観客とすれば、観客のための救急医療体制は不要となります。
一方、軽度の疾患は、緊急性が低く時間の余裕があります。観客については通常の医療機関での対応、選手についてはおそらく選手村に設置されたクリニックで診療することになるのでしょう。ちなみに、約1万人の選手が参加した2012年のロンドンオリンピックでは、大会期間中に1361件の外傷と758件の疾病が報告されており、選手村クリニックの受診理由はやはり筋骨格系が多かったということです。
以上のような医療体制については、コロナ禍以前から組織委員会や医療関係者を中心に検討され、オペレーションもほぼ固まっていました。ところが、その上に新型コロナ感染症対策を加えなければならなくなったわけです。当然、医療負荷は増すことになります。
まず想定しなければならないのは、感染者が出た場合の対応です。バブルの中で選手・関係者に陽性者が出れば、医療機関への入院あるいは隔離が必要となり、そのぶん医療の負荷は増します。現在、IOCの『プレイブック(第2版)』では、「選手・関係者は毎日検査を行う」といったルールをまとめていますが、これに対して米医学誌『ニュー・イングランド・ジャーナル・オブ・メディシン』は、「対策が不十分である」とする論文を掲載し、「標準的なマスクの配布」や「ウエアラブル技術を採用して選手・関係者の行動を追跡すべき」、「食堂、ジム、ロッカールームなどの共有スペースでのフィジカルディスタンシングの徹底」などを提言しています。もしオリンピックを開催するのであれば、ワクチン接種も含め厳格なコントロールを実施して、バブル内での感染発生を防止することは大前提といえるでしょう。
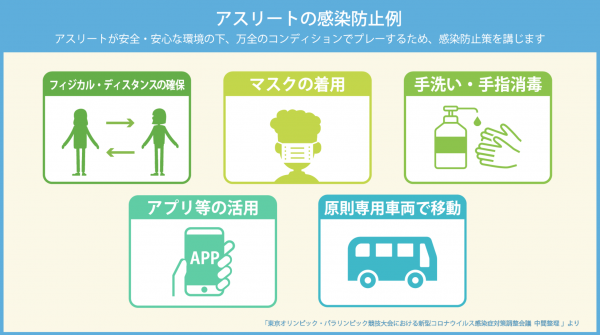 東京2020オリンピック・パラリンピック競技大会 東京都ポータルサイトより。
東京2020オリンピック・パラリンピック競技大会 東京都ポータルサイトより。
さらに、バブル内以上に重要なのは、バブルの外の感染拡大予防策です。東京大大学院経済学研究科の仲田泰祐准教授の研究では、選手・関係者らの入国よりも、国内の人流増加のほうが感染拡大に大きな影響を与えるとシミュレーションしています。そのシミュレーション結果によれば、開催しても東京都内の人流増加がなければ、新規感染者数の増加はオリンピック中止の場合とほぼ変わりません。私は一医療従事者として、「無観客」、「パブリックビューイング中止」などをお願いしたいと思います。さらに、政府は国民に向けて、「自宅で静かに見る」を実践してもらうようメッセージを発するべきでしょう。
このように感染の抑制を切に望むのは、オリンピックが開催されれば、一部の医療機関に今まで以上に大きな負荷がかかるからです。
もともと、コロナ前から整えていたオリンピックの医療体制は、首都圏の大きな病院に依存していました。というのも、大学病院をはじめとする大きな病院は救命救急センターを持っていて、救急疾患の診療を担っているからです。オリンピック会場にそういった大きな病院から医師・看護師を派遣すること、いざ救急疾患患者が発生したら大きな病院に搬送することが決まっていました。その枠組みは現在も変わっていません。競技会場に配置される人員はいざというときのための人員ですから、無観客によって救急疾患発生の確率を減らしてもゼロにはできません。それに、どんな救急疾患にも適切な初期診療ができないと困ります。医療従事者であれば誰でもよいというわけではないのです。
ところが、そういった大きな病院というのは、現在新型コロナ感染症患者を受け入れ、その診療にあたっている病院でもあるわけです。もし開催するならば、バブル内で感染・発症した選手や関係者、オリンピックの人流に起因する感染患者を受け入れなければならなくなります(そのためにも、開催前までに日本人の感染者数を減らしておき、受け入れ可能な状態にしておく必要があります)。
さらに、コロナ前であれば医師・看護師の派遣が可能でしたが、感染が鎮静化しなければその余裕がない病院が多いでしょう。この実情はコロナが収束するまで変わらないでしょう。これを解決する手立ては、医療負荷を分散させる以外にはないと思います。すでに多くの医療従事者はワクチン接種を済ませており、移動による感染リスク・感染させるリスクは非常に低くなっています。もし国が本気でオリンピックを開催したいなら、政治・行政主導で医療従事者を全国(たとえば、新規感染者が少なく医療に余裕のある地域)から集めるべきではないでしょうか。
それも含めて、国はなぜオリンピックを開催しなければならないのか、開催したいのかを丁寧に説明し、われわれ国民を納得させる必要があるでしょう。そして、徹底的にリスクを下げる具体的かつ実効的な施策を示すべきだと思います。
(6月3日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第55回は6月14日掲載予定です。