今年7月、新型コロナウイルス感染症の重症病床を確保し、かつ重症診療の質を維持するため、埼玉県ではtele-ICU(遠隔集中治療支援システム)の運用が始まりました。
tele-ICUとは、複数の病院の集中治療室をインターネットでつなぎ、拠点病院がモニタリングと適切な助言を行うものです(前回参照)。遠隔診療というと、ネットワークを介して医師が患者の診察や投薬を行うものというイメージがあるかもしれませんが、tele-ICUは違います。DtoD(医師/医師間)での重症診療のサポートシステムです。
埼玉県でこのtele-ICUのアイデアが登場したのは、昨年でした。
今から振り返れば、第1波の感染者数、重症患者数はともに少なかったのですが(たとえば、埼玉県で人工呼吸またはECMOが必要な重症患者数は最大で11人で、第5波の15分の1でした)、新型コロナ感染症に関する知見がまだ少なく、コロナ用の医療体制の整備も不十分だったため、医療崩壊寸前といってもいい厳しい状況になってしまいました。重症診療についても、その負担、とくにECMO(エクモ/体外式膜型人工肺 第3回参照)診療の負担が一部の病院に集中してしまいました。重症治療の専門家である集中治療医の数が少なく、かつ偏在していたからです。
そこで、負担の分散をはかるため、ECMO診療にそれほど慣れていない病院の診療サポートをtele-ICUで行いましょうとなったのです。tele-ICUを構築すれば、診療の質を維持しながら多くの病院で重症用ベッドを確保できるからです。具体的には、埼玉県と厚生労働省の補助金により、県内6病院でtele-ICUのインフラを整え、それをインターネット回線でつなぎました。系列のまったく異なる6つの病院が「地域」というくくりでtele-lCUで結ばれたのは、日本では初めての試みです。その中で、私の勤務する自治医科大学埼玉医療センターとかわぐち心臓呼吸器病院が拠点病院となり、各病院の診療サポートを行っています。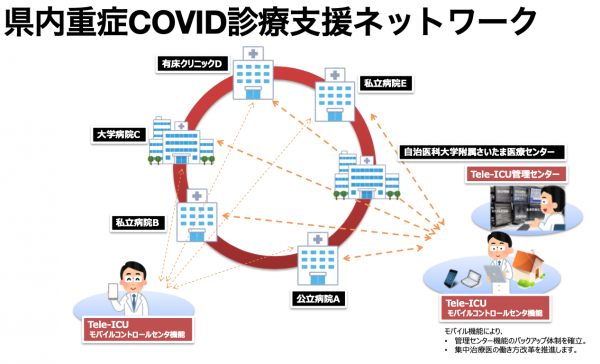 診療サポートにはさまざまな形があります。患者の急変時の診療支援だけではありません。週1回実施している合同カンファレンスでは、各病院が入院患者の状態のプレゼンテーションを行い、それに基づいて治療方針の相談に応じます。さらに、医師だけでなく看護師や臨床工学技士も参加してさまざまなアドバイスを行います。たとえば、看護師は実際にやってみないと気付かない重症患者の日常的なケア方法の助言をしますし、臨床工学技士はECMOの回路の劣化程度の判断基準など機器の管理方法をアドバイスします。
診療サポートにはさまざまな形があります。患者の急変時の診療支援だけではありません。週1回実施している合同カンファレンスでは、各病院が入院患者の状態のプレゼンテーションを行い、それに基づいて治療方針の相談に応じます。さらに、医師だけでなく看護師や臨床工学技士も参加してさまざまなアドバイスを行います。たとえば、看護師は実際にやってみないと気付かない重症患者の日常的なケア方法の助言をしますし、臨床工学技士はECMOの回路の劣化程度の判断基準など機器の管理方法をアドバイスします。
ただし、拠点病院側からの一方通行というわけではありません。一例をあげると、tele-ICUでつながった呼吸器内科の医師とのコミュニケーションは、われわれ集中治療医に多くの気付きを与えてくれます。コロナ重症患者の肺の病態が多彩になる中、呼吸器の専門家である呼吸器内科の医師の意見には参考になることが多く、「なるほどそういう風に考えるのか」、「それならばこういった治療をやってみよう」となる場合がしばしばあるのです。患者の死亡率の改善にどれだけ寄与したかをかをデータとして示すのはなかなか難しいのですが、集中治療医と呼吸器内科医が一緒に知恵を出し合うことは、データに現れない効果・意義が非常に大きいと感じます。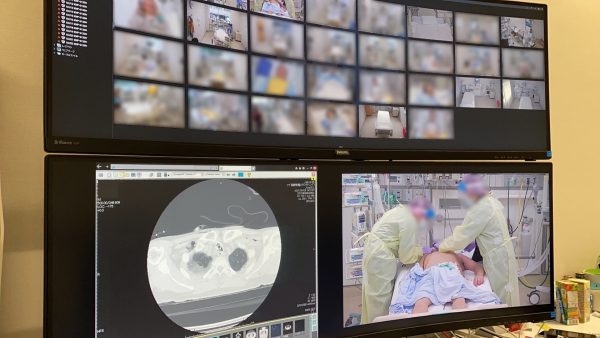 以上のように運用は順調で、それは患者の利益に直結しているといえるでしょう。とはいえ、スタートさせるまでには、越えなければならないハードルがいくつもありました。また、課題も浮かび上がってきました。
以上のように運用は順調で、それは患者の利益に直結しているといえるでしょう。とはいえ、スタートさせるまでには、越えなければならないハードルがいくつもありました。また、課題も浮かび上がってきました。
そのひとつは、各病院のインフラ工事のタイミングです。機器を設置し、インターネット回線につなぐためには工事が必要になりますが、多くの患者で病床が埋まっている時にはそれができません。新型コロナ感染症の流行状況に左右されるため、工事は予定通りにはなかなか進みませんでした。
また、医師の意識改革も必要だと感じました。新型コロナ感染症によって、病院間の連携や診療協力はかなり進みましたが、それでもtele-ICUに抵抗感がある医師が多いと思います。その背景には、自身の診療に対する自信、医師間・診療科間でお互いの診療には口を出さないという暗黙のルール、ネットワークを介して他病院の医師とリアルタイムにディスカッションするという未知の体験に対する心理的な抵抗などが関与しているでしょう。他の職種に関しても同様と思います。tele-ICUを普及させるには、そういった医療者のマインドセットを変えていく必要もあるでしょう。
同時に、「tele-ICUを導入してよかった」と思えるような仕組みを作っていく必要もあるでしょう。たとえば、いつでも拠点病院の医師から診療サポートを受けられる夜間・休日のオンコール体制を構築・共有し、それによって各病院の主治医が休息を取るというようにです。
お金の問題もクリアしなければなりません。今回のtele-ICUの構築にあたっては、初期投資に関して県と国から補助金が出ました。けれども、いざ運用を始めても診療報酬は付きません。今後は、多くの病院がtele-ICUを導入したいと前向きになれるような施策を、県や国にはお願いしたいと思います。そのためにも、われわれ6病院がtele-ICUの有用性を示していかなければならないと考えています。 繰り返しになりますが、コロナ以前はなかなか進まなかったtele-ICUが、新型コロナ感染症による重症病床の逼迫が契機となって一気に形になりました。しかし、「集中治療医をはじめとする専門家が絶対的に不足している中で、現在ある人的・物的資源を最大限有効活用する」というtele-ICUの理念は、コロナ対策に限ったことではありません。高齢化で社会保障費が増え続ける中、リモートを活用した効率的な医療体制の構築を急ぐ必要がある――まさにコロナを奇貨としなければならないと私は考えています。
繰り返しになりますが、コロナ以前はなかなか進まなかったtele-ICUが、新型コロナ感染症による重症病床の逼迫が契機となって一気に形になりました。しかし、「集中治療医をはじめとする専門家が絶対的に不足している中で、現在ある人的・物的資源を最大限有効活用する」というtele-ICUの理念は、コロナ対策に限ったことではありません。高齢化で社会保障費が増え続ける中、リモートを活用した効率的な医療体制の構築を急ぐ必要がある――まさにコロナを奇貨としなければならないと私は考えています。
(9月23 日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第69回は10月11日掲載予定です。



